Мочекаменная болезнь (МКБ) составляет около 14,4 % от всех болезней в популяции, на некоторых территориях этот показатель может повышаться до 24 % [fn]Ramello A., Vitale C., Marangella M. Epidemiology of nephrolithiasis // J. Nephrol. 2000. Nov-Dec;13 Suppl 3:S45-50.[/fn]. Существуют регионы, где МКБ встречается особенно часто и имеет характер эндемического заболевания, таковы южные и восточные районы Азии, Северная Австралия, Северо-восточная Африка, большая часть Европы, Урал, Поволжье и Западная Сибирь. По Новосибирской области распространенность МКБ составляет 3,5-3,9 %о, обращаемость в урологический стационар по поводу МКБ достигает 30% от всех случаев госпитализации и занимает второе место после инфекционно-воспалительных заболеваний мочеполового тракта [fn]Джавад-Заде С.М. Мочекаменная болезнь в эндемическом регионе: этиопатогенез, клиника, лечение. Дисс. д-ра мед.наук. М. 1997. С. 26.[/fn] [fn]Агафонова Е.В., Зиатдинова Н.В., Велижинская Т.А. "Особенности нарушения иммунитета у детей с хроническим пиелонефритом различной этиологии.". In: Четвертый Всероссийский Конгресс по Медицинской Микологии. Vol. 8. Москва: Национальная Академия Микологии; 2006:138-140.[/fn].
Патогенез мочекаменной болезни составляют процессы, связанные с хроническим системным воспалением, о чем свидетельствует ассоциация заболевания с патологией сердечно-сосудистой системы, хроническими заболеваниями почек, метаболическими нарушениями, а также онкологическими заболеваниями [fn]Климко Н.Н. Микозы: диагностика и лечение. Руководство для врачей. М. Премьер МТ. 2007. 336 С.[/fn][4]. Ряд отечественных и зарубежных авторов относят мочекаменную болезнь к болезням, характеризующимся наличием хронического воспалительного ответа, в свою очередь повышающим риск заболеваний обменной и воспалительной природы системного характера, и понижающим резистентность к инфекционным агентам, в том числе и к грибковой инфекции [fn]Pak C.Y.C. Kidney stones. Lancet -1998; 3516 p. 1797-1801, Pak C.Y.C. Kidney stones. Lancet -1998; 3516 p. 1797-1801, Pak C.Y.C. Kidney stones. Lancet -1998; 3516 p. 1797-1801[/fn] [fn]Голованов С.А. Клинико-биохимические и физико-химические критерии течения и прогноза мочекаменной болезни. Диссертация на соискание ученой степени докторара медицинских наук. М. 2002. 314 с.[/fn] [fn]Tsao K., Wu T., Chang P. et al. Multiple risk markers for atherogenesis associated with chronic inflammation are detectable in patients with renal stones // J. of Clin. Lab. Analysis. 2007. Vol. 21. P. 426–431., Tsao K., Wu T., Chang P. et al. Multiple risk markers for atherogenesis associated with chronic inflammation are detectable in patients with renal stones // J. of Clin. Lab. Analysis. 2007. Vol. 21. P. 426–431., Tsao K., Wu T., Chang P. et al. Multiple risk markers for atherogenesis associated with chronic inflammation are detectable in patients with renal stones // J. of Clin. Lab. Analysis. 2007. Vol. 21. P. 426–431.[/fn].
Известно, что восприимчивость к грибковым инфекциям кожи и ногтей, зависит от комплекса сопутствующих заболеваний и меняется в зависимости от тяжести и особенности последних, также меняется клиническая картина поражения ногтей [fn]Тоскин И.А., Галустян С.М. Факторы, влияющие на эпидемический процесс микозов стоп // Вестник дерматологии и венерологии 2001. № 6. С. 15 -19.[/fn]. Из пораженных ногтей выделяют около 50 видов грибов. Все известные возбудители онихомикозов принято делить на 3 группы: дерматомицеты, дрожжеподобные грибы рода Candida и плесневые грибы. В России, западноевропейских странах и США около 80% всех случаев онихомикозов вызвано Тrichophyton rubrum [fn]Daniel C.R., 3rd. The diagnosis of nail fungal infection. Arch Dermatol. 1991 Oct; 127(10): 1566-7., Daniel C.R., 3rd. The diagnosis of nail fungal infection. Arch Dermatol. 1991 Oct; 127(10): 1566-7., Daniel C.R., 3rd. The diagnosis of nail fungal infection. Arch Dermatol. 1991 Oct; 127(10): 1566-7.[/fn]. На втором месте по частоте встречаемости среди дерматофитов находится Т. mentagrophytes var. interdigitale, на долю которого приходится около 10–20% случаев дерматофитии ногтей. Также возбудителями онихомикоза являются Candida spp., доля которых среди возбудителей онихомикозов стоп невелика 5–10%. Среди плесневых грибов в ногтевых пластинках чаще выявляются Aspergillus spp., Fusarium spp., Acremonium spp., Scopulariopsis brevicaulis, Scytalidium spp. [fn]Лещенко В. М. Онихомикозы. // Сonsiliummedicum 2004. 6 (3) с. 186-191.[/fn]. Процент высеваемости микромицетов – ассоциантов поэтапно возрастает сверху вниз (кисти-стопы). У больных микозом, обусловленным T. rubrum, возбудитель обpазует, в большом проценте случаев ассоциации с дpожжеподобными (C. albicans) и плесневыми гpибами (Aspergillus spp., Penicillium spp) [fn]Степанова Ж.В. Анализ микрофлоры при онихомикозах и микозах гладкой кожи // Дерма. 2001. №2. С. 20-21.[/fn].
Цель исследования – изучить характер грибковой микрофлоры ногтевых пластинок стоп у пациентов с мочекаменной болезнью.
Материал и методы
Исследование проводили у 50 пациентов с тяжелым течением МКБ, госпитализированных урологическое отделение стационара по поводу приступов почечной колики. Больные были в возрасте от 22 до 82 лет (средний возраст 59,2 ± 13,4 лет), из них мужчин 29 (58 %), женщин – 21 человек (42 %). У всех пациентов был проведен полный дерматологический осмотр, базовая клиническая фотометрия ногтевых пластинок стоп, забор материала с ногтевых пластинок стоп у всех пациентов не зависимо от клинической картины состояния ногтей.
У пациентов определяли основные симптомы, характеризующие тяжелое течение МКБ: гематурия – в 48 случаях (96,0%), бактериурия – в 18 (36,0%), лейкоцитурия – в 22 (44,0%), сочетанный мочевой синдром – у 15 лиц (30,0%). Повышенный уровень мочевины определен у 23 обследуемых (46,0%) данной группы, ускоренное СОЭ зарегистрировано в 20 (40,0%) случаях, гипостенурия – у 14 пациентов (28,0%).
Сопутствующая соматическая патология была представлена заболеваниями сердечно-сосудистой системы у 35 человек (70 %), из них гипертоническую болезнь имели 29 лиц (58 %), ИБС, стенокардию напряжения – 8 (16 %), атеросклероз – 8 (16 %), облитерирующий эндартериит диагностирован у одного человека (2%). Органической патологией сердечной мышцы, включая хроническую сердечную недостаточность, аритмию, ревмокардит и кардиомиопатию, страдали 8 больных (16 %), острое нарушение мозгового кровообращения выявлено у одного пациента. Диагностированную к моменту госпитализации онкологическую патологию имели 7 лиц (14 %), из них опухоль поджелудочной железы – 1 (2 %), опухоли женской половой системы – 5 (10 %), рак сигмовидной кишки – 1 (2 %). У 4 (8%) пациентов в анамнезе была аденома предстательной железы. Заболевания желудочно-кишечного тракта диагностированы у 17 пациентов (34 %), из них желчно-каменная болезнь, холецистит и язвенная болезнь – по 4 случая каждого заболевания (8 %), хронический панкреатит – у 2 (4 %), хронический гастрит – у 3 (6 %) и цирроз печени – одного (2 %) больного. Среди эндокринной патологии сахарный диабет 2 типа выявлен у 4 человек (8 %), гипотиреоз – у 2 (4 %).
Всем пациентам проводили забор материала с ногтевых пластинок для выявления характера грибковой микрофлоры. Клинический диагноз онихомикоза подтверждали при получении положительного результата микроскопии [4]. У всех пациентов независимо от наличия клинических проявлений и данных микроскопии проводили культуральное исследование соскобов с ногтевых пластинок и диагностику дерматофитов методом ПЦР для определения вида возбудителя онихомикоза.
При микроскопии применяли метод просветления материала. Фрагмент ногтевой пластинки помещали в одноразовую пластиковую пробирку, добавляли 1 мл 10 % раствора КОН, выдерживали при 30°С 16 ч, далее проводили изучение под малым (объектив 20×) и большим увеличением без иммерсии (объектив 40×) на оптическом микроскопе «Carl Zeiss» (Германия) со встроенной фотокамерой. Выполняли фотофиксацию с использованием программы Axial Vision для визуализации полученных результатов.
Другую часть исследуемого ногтя помещали в одноразовую пластиковую пробирку с дистиллированной водой. Выделение ДНК проводили набором «Реамикс» (НПО «Гентех», Россия) в соответствии с инструкцией. Обнаружение ДНК Trichophyton rubrum, Trichophyton mentagrophytes методом ПЦР проводили с использованием набора «ТрифАм» (НПО «Гентех», Россия) [fn]Щербо С. Н. Полимеразная цепная реакция в клинической лабораторной диагностике: реальности и перспективы // Справочник заведующего клинико-лабораторной диагностики. 2006. № 10. С. 45-48.[/fn].
Для культурального исследования использовали чешуйки ногтевой пластинки, полученые в результате соскоба стерильным скарификатором ткани ногтя наиболее измененного участка. Материал высевали на среду Сабуро с пенициллином, инкубировали при 30°С в течение 3 нед. Идентификацию возбудителя проводили по макроморфологии колонии и определителю грибковых микроорганизмов [fn]Саттон Д., Фотергилл А., Ринальди М. Определитель патогенных и условно патогенных грибов. // Мир, 2001. 486[/fn].
От всех обследованных лиц получено письменное информированное медицинское согласие на участие в исследовании и использование персональной информации.
Результаты исследования и обсуждение
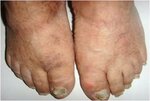
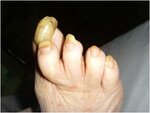
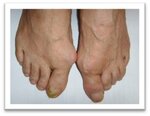
При осмотре изменения ногтей стоп были выявлены у 44 (88 %) пациентов с тяжелым течением МКБ. Клинические признаки онихомикоза проявлялись различным типом поражения ногтевой пластинки: преобладал гипертрофический вариант – у 32 человек (64 %) (Рис. 1), нормотрофический отмечался у 10 (20 %) (Рис. 2), онихогрифоз – у 2 пациентов (4 %) (Рис. 3). При микроскопии диагноз онихомикоза подтвердили в 39 (78%) случаях. Соответственно у 5 пациентов наблюдалась ониходистрофия. При микроскопии ветвистый мицелий обнаружен в 4 образцах (8 %), спорулированный – в 6 (12 %), дрожжеподобный – в 24 случаях (48 %).
В образцах, для которых был получен отрицательный результат при микроскопии, также не наблюдали роста на питательной среде и отрицательные результаты ПЦР.
Среди 39 образцов соскобов ногтевых пластинок с подтвержденным микроскопически диагнозом онихомикоза, на среде Сабуро рост грибковой флоры зарегистрирован в 14 (35%) пробирках. Рост Trichophyton rubrum обнаружен только в 1 (2,5%) случае; плесневые грибы рода Aspergillus spp. и Penicillium spp., дрожжеподобные Candida spp. высевали в 8 (20,5%) и 5 (12 %) образцах соответственно.
По данным литературы культуральное исследование дает положительный результат не более чем в 40% подтвержденных микроскопически случаев [fn]А.Ю. Сергеев. Грибковые заболевания ногтей. - М.: Медицина для всех - Национальная академия микологии, 2001. - 160 с.: илл[/fn], в нашем исследовании рост грибов получен в 35% наблюдений. При этом, доля грибов рода Trichophyton составляет до 80% всех возбудителей онихомикоза [fn]Сергеев Ю. В. Проект «Горячая линия»: итоги и результаты // Успехи медицинской микологии. 2003. т. 2. с. 153–154.[/fn]. Полученные нами результаты показали низкую частоту данного возбудителя при поражении ногтевых пластинок на фоне тяжелого течения МКБ. Обнаружено частое пристутсвие плесневых грибов и грибов рода Candida на ногтевых пластинках пациентов с МКБ, по сравнению с литературой (14% и 5% соответственно по данным российских исследований) [fn]А.Ю. Сергеев Грибковые заболевания ногтей. 2-е издание М.: Национальная академия микологии, 2007. - 164 с.: илл.[/fn].
Внедрение в последние годы в дерматологическую практику ПЦР диагностики для определения возбудителей рода Trichophyton является актуальным, с учетом уменьшения времени верификации возбудителя (по сравнению с культуральным исследованием), меньшими требованиями к сбору и хранению материала, простотой выполнения методики, в то же время, возможность полной замены бактериологического исследования на ПЦР диагностику для выявления грибов рода Trichophyton требует дальнейшего изучения с точки зрения специфичности и чувствительности методов.
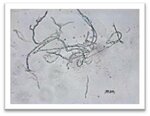
В проведенном исследовании положительные результаты ПЦР показали наличие ДНК Trichophyton rubrum в 3 образцах (7,5 %). В одном случае данные ПЦР и культурального исследования совпали, при микроскопии определяли ветвистый мицелий (Рис. 4, 5, 6, 7). В двух других случаях при бактериологическом исследовании высевали грибы рода Candida и кокковую флору, данные микроскопии также не выявили ветвистого мицелия. ПЦР-диагностика расширила возможность определения возбудителя по сравнению с бактериологическим исследованием в 3 раза.
Таким образом, у 78% пациентов с тяжелым течением мочекаменной болезни диагностирован онихомикоз стоп, протекающий с преимущественно гипертрофическим изменением ногтевой пластинки. Выявлена высокая встречаемость плесневых и дрожжеподобных грибов на ногтевых пластинках пациентов с тяжелым течением МКБ, при меньшей встречаемости классических возбудителей онихомикоза – грибов рода Trichophyton. Современные методы генодиагностики являются перспективной заменой бактериологического исследования для верификации грибов рода Trichophyton.