Наследственный буллезный эпидермолиз: новости исследований
Введение – буллезный эпидермолиз, что это?
Буллезный эпидермолиз - это редкое хроническое наследственное заболевание, главный его признак - образование пузырей и мокнущих ран (эрозий) на коже и слизистых оболочках, возникающих при незначительном травмировании. Заболевание заметно сразу после рождения или в первые месяцы жизни ребенка. Существуют как тяжелые формы, при которых дети умирают в течение нескольких дней или месяцев после рождения от инфекционных осложнений или становятся инвалидами, так и легкие формы, при которых человек может вести полноценную жизнь при проведении соответствующего лечения.
При некоторых формах буллезного эпидермолиза бывают поражены только небольшие участки кожи, при других – большие по площади участки поражения, на всей коже, часто с вовлечением слизистых оболочек и ногтей. Определенные виды буллезного эпидермолиза вызывают поражение внутренних органов. Наиболее часто страдает желудочно-кишечный тракт в виде непроходимости пищевода, нарушения глотания, сужения пищевода, поносов, запоров, поражений прямой кишки, желудка, ногтей, сращение пальцев, сердца (кардиомиопатия), мышц (дистрофия), глаз (выворот век), повреждение роговицы, зубов (кариес, плохая эмаль) и пр.
Данное заболевание встречается редко. Так, за период 1986-1990 года в Соединенных Штатах было зарегистрировано 19 случаев на 1 млн. новорожденных. Но, несмотря на редкость его возникновения, оно требует активной диагностики, лечения, наблюдения.
Почему возникает буллезный эпидермолиз?
Буллезный эпидермолиз вызван дефектами в генах, регулирующих структуру белков, которые формируют кожу и слизистые оболочки, придают им прочность. Т.е. буллезный эпидермолиз - генетическое заболевание. Мутация (повреждение) определенного гена может либо наследоваться ребенком, либо впервые возникать под воздействием различных неблагоприятных факторов. В этом случае мутация в гене возникает во время зачатия или беременности. Причиной повреждений генов может быть радиационное и другие излучения, воздействие вредных токсических и химических веществ, вирусные инфекции и пр.
При наследовании мутации один из родителей ребенка или оба изначально имеет поврежденный ген, при этом он может быть совершенно здоров (носитель). Существует два пути наследования – доминантный и рецессивный. Частота заболеваемости одинакова среди мужчин и женщин.
Форма заболевания зависит от пути наследования (доминантного или рецессивного). Простой буллезный эпидермолиз доминантно наследуется, пограничный – рецессивно, а дистрофические формы – как рецессивно, так и доминантно.
В настоящее время уже известны участки повреждения генов и белки, которые ими кодируются. При простом буллезном эпидермолизе повреждения затрагивают белки кератин 5, кератин 14, плектин, альфа-6,бета-4 интегрин. При пограничной форме заболевания изменения выявляются в белках ламинин 332, коллаген 17 типа, альфа-6,бета-4 интегрин. При дистрофическом буллезном эпидермолизе поражается коллаген 7 типа, при синдроме Киндлера – киндлин – 1. Каждый из этих белков принимает участие в связи верхних и нижних слоев кожи.
Схема «Строение кожи»
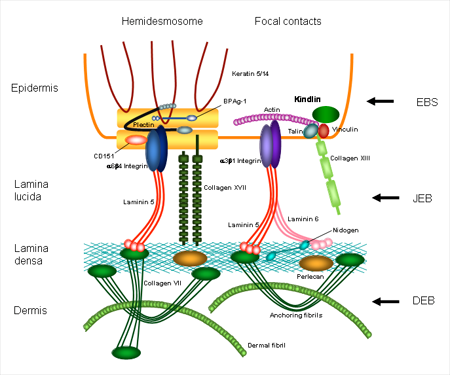
Для формирования более полной картины возникновения заболевания приводим данные о значении, функции этих белков в формировании структуры кожи, а также рассмотреть строение тех уровней кожи, на которых могут происходить патологические изменения.
- Кератин 5 и кератин 14 – участвуют в формировании самого верхнего слоя кожи, осуществляют соединение клеток эпидермиса, поддерживают форму клеток, совместно с коллагеном и эластическими волокнами определяют упругость и прочность кожи.
- Плектин и ламинин 332 – соединяют внутренний скелет клетки с ее оболочкой и просединяет клетки к более глубокому слою кожи.
- Альфа-6,бета-4интегрин – основной рецептор ламинина, т.е. воспринимающая структура.
- Коллаген 17 типа – белок, входящий в комплекс, соединяющий верхние и нижние слои кожи.
- Коллаген 7 типа – главный структурный белок, скрепляющий кожу.
- Киндлин-1 – белок - регулятор активности интегринов.
Все перечисленные белки обеспечивают прочность кожи.
Таким образом, происходит нарушение структуры и функции связывающей слои кожи между собой сложного комплекса клеток, волокон и веществ. И если хотя бы один из компонентов этого комплекса оказывается дефектным, прочность кожи страдает.
Классификация
Существует 4 основных типа наследственного буллезного эпидермолиза
- Простой буллезный эпидермолиз
- Пограничный буллезный эпидермолиз
- Дистрофический буллезный эпидермолиз
- Синдром Киндлера
Данное подразделение зависит от уровня, на котором происходит нарушение связи между слоями кожи. При простом буллезном эпидермолизе пузыри расположены выше всего – ближе к поверхности кожи. При этом нижняя часть кожи и волокна не затронуты. Заживление происходит без рудцов. При пограничном и дистрофическом буллезном эпидермолизе пузыри располагаются ниже, поэтому заживление сопровождается изменениями кожи, которые называются рубцовой атрофией.
Среди пограничного буллезного эпидермолиза выделяют 2 наиболее значимые формы – Герлитца и не - Герлитца. Первый вид отличается тяжестью течения, проявляется к моменту рождения, чаще всего наступает смерть ребенка в первые дни жизни. Вторая форма не является столь опасной.
Дистрофический буллезный эпидермолиз, в свою очередь, подразделяется на доминантную и рецессивную форму, в зависимости от способа наследования, заживление происходит с рубцовой атрофией, более тяжелые рецессивные формы.
Клинические проявления
При буллезном эпидермолизе бывают: легкая травмируемость кожи, пузыри, эрозии, милиумы (крошечные прочные белые горошинки, иногда сгруппированные, утолщение ногтей или их отсутствие, образование атрофических рубцов, утолщение кожи ладоней и подошв, нарушение пигментации (темные или светлые), пятна в местах травмирования псоле заживления,поредение или отсутствие волос, снижение или увеличение потоотделения, пузыри во рту, кариес, сращение пальцев, затруднение глотания, рвота, запоры, снижение массы тела, медленный рост.
Стоит отметить, что несмотря на широкий спектр представленных клинических проявлений, существуют признаки, по которым можно поставить диагноз, не прибегая к другим исследованиям. Так, травмируемость кожи значительно выше при пограничном и дистрофическом буллезном эпидермолизе, чем при простой форме. Характерным признаком пограничного типа заболевания является дефект эмали.
Простой буллезный эпидермолиз
Данный тип буллезного эпидермолиза делится на 2 большие группы:
- Локализованный
- Генерализованный
При локализованной форме (ранее известная как болезнь Вебера-Кокейна) пузыри образуются на кистях и стопах. Первые клинические признаки появляются в период полового созревания. Но при данной форме заболевания в младенчестве на слизистой оболочке полости рта могут возникать бессимптомные пузыри и эрозии. Поэтому периодически необходимо осматривать слизистую оболочку рта младенцев.
Генерализованные формы разделяются на 2 подгруппы – герпетиформный буллезный эпидермолиз (Dowling-Meara) и негерпетиформный буллезный эпидермолиз (Кебнера). При первой форме заболевания пузыри располагаются в виде групп, а при второй форме такой особенности нет. Еще одно важное отличие этих двух подтипов то, что при буллезном эпидермолизе Кебнера, как правило, кисти и стопы не поражаются, а при Dowling-Meara, наоборот, пузыри есть, практически всегда, как на кистях руках, так и на стопах. При буллезном эпидермолизе Dowling – Meara характерен значительный риск развития рака кожи, при буллезном эпидермолизе Кебнера риск развития рака минимален.
Милиумы, образование рубцов, а также повреждение ногтей обычно не характерны для простого буллезного эпидермолиза.
Пограничный буллезный эпидермолиз
Как было отмечено выше, основным характерным признаком данной формы заболевания является нарушение эмали. Данная группа буллезного эпидермолиза стоит на границе между простым и дистрофическим буллезным эпидермолизом.
Пограничный буллезный эпидермолиз делится на 2 основных подтипа:
• Герлитца
• Не - Герлитца
При обеих формах заболевания пузыри появляются на любом участке кожи, и обычно захватывают большие по площади участки кожи. При этих формах буллезного эпидермолиза очень часто возникают внекожные осложнения – микростомия (сужение ротового отверстия), анкилоглоссия (прирастание языка к нижней поверхности рта), анемия, сужение пищевода, поражения глаз, сужение и закупорка верхних дыхательных путей, задержка развития. Основное отличие между формами пограничного буллезного эпидермолиза заключается в том, что подтип Герлитца имеет более тяжелое течение и чаще приводит к смерти.
Дистрофический буллезный эпидермолиз
Данная группа буллезного эпидермолиза в зависимости от типа наследования делится на доминантный и рецессивный подтипы.
При данных формах заболевания поражения кожи появляются сразу после рождения ребенка. Пузыри занимают большие по площади участки . Со временем формируется милиум, атрофические рубцы, поражения ногтей. Повторяющиеся высыпания пузырей, а затем образование эрозий пищевода приводят к сильному нарушению глотания, а затем к сужению пищевода.
Основное отличие пограничного буллезного эпидермолиза Герлитца и доминантной формы дистрофического буллезного эпидермолиза - отсутствие задержки развития и анемии. При доминантной форме дистрофичсекого буллезного эпидермолиза очень низок риск развития рака кожи. Значительно ниже детская смертность.
Рецессивный дистрофический буллезный эпидермолиз делится на 2 основных подтипа – Hallopeau-Siemens и no - Hallopeau-Siemens, которые отличаются друг от друга тяжестью течения заболевания и выраженностью внекожных осложнений. При форме no-Hallopeau-Siemens наблюдается более легкое течение заболевания и меньшее количество внекожных осложнений, таких как сужение пищевода, поражение глаз, сращение пальцев, анемия. Но при любой форме рецессивного дистрофического буллезного эпидемолиза сохраняется высокий риск развития рака кожи.
Синдром Киндлера
При данной форме заболевания пузыри формируются к моменту рождения ребенка. Пузыри располагаются на разных уровнях эпидермиса – от нижних до верхних. Со временем развивается светочувствительность и атрофия и пигментация кожи с характерным испещренным видом (пойкилодермия). Часто возникают поражения ногтей и атрофические рубцы. Внекожные осложнения затрагивают желудочно-кишечный тракт (кишечник, желудок, пищевод) и мочеполовую систему.
Диагностика
В зависимости от периода проведения диагностических мероприятий их можно подразделить на пренатальные (до рождения ребенка) и постнатальные (после рождения ребенка).
Существует два основных метода постнатальной диагностики буллезного эпидермолиза – иммунофлюоресцентное генетическое картирование (IAM) и электронная микроскопия (TEM).
Для осуществления этих видов исследований у пациента осуществляется забор образцов кожи. Для проведения IAM и TEM образцы кожи получают при помощи биопсии. Осуществляют забор неповрежденного и поврежденного участков кожи. При IAM определяют наличие специфических белков кожи. Для этого используют специальные моноклональные антитела, которые избирательно связываются только с определенным белком кожи. Если данный белок отсутствует, то моноклональные антитела остаются несвязанными, окрашивания специальным светящимся составом не происходит.
При электронной микроскопии определяются конкретные компоненты кожи, отсутствие которых способно вызвать развитие буллезного эпидермолиза – кератиновые филаменты, полудесмосомы, якорные фибриллы и пр.
Также значительную роль играет анализ ДНК, проводимый с целью выявления генетической мутации и способа наследования. Но данный метод исследования используется только при наличии изменений, найденных при IAM и TEM, так как анализу необходимо подвергнуть слишком много генов, которые могут быть повреждены.
В пренатальной диагностике используется материал, полученный из околоплодных вод при сроке беременности более 17 недель. Поврежденный ген определяется путем анализа ДНК.
Лечение
Согласно данным DEBRA существуют следующие направления в лечении буллезного эпидермолиза.
1. Протеиновая терапия – в организм пациента вводится достаточное количество нормального белка. Коррекция клинических проявлений осуществляется путем внутрикожного введения коллагена 7 типа.
2. Генная терапия – вводится ген, кодирующий поврежденный белок. Данный метод осуществляется путем пересадки участка кожи с исправленным геном - трансген (введенный недостатющий ген).
3. Клеточная терапия – вводится необходимое и достаточное количество клеток, содержащих нормальный ген, кодирующий белок. При данном способе лечения в отдельные участки кожи вводят фибробласты здорового донора. Фибробласты синтезируют достаточное количество коллагена для обеспечения соединения слоев кожи (эпидермиса и дермы).
4. Комбинированная терапия – создают «гибридные» кожные трнсплантаты, используя донорские фибробласты и кератиноциты пациента. Используется именно подобное сочетание, т.к. фибробласты с меньшей вероятностью могут вызвать реакцию отторжения трансплантата.
5. Терапия с использованием стволовых клеток костного мозга – в данной области можно выделить два основных направления. Первое, систематическое введение донорских стволовых клеток костного мозга реципиента. Второе, перепрограммирование собственных клеток кожи пациента с целью получения нового источника генетически исправленных стволовых клеток.
6. Лекарственная терапия – включает в себя следующие напрвления:
• «Нокаут и замена» siRNA (информационной РНК)
• Препараты, предотвращающие преждевременное завершение экспрессии генов (PTC124, или гентамицин). Некоторые генетические дефекты при буллезном эпидермолизе заставляют прекратить работать механизм синтеза белка в клетках кожи раньше, чем завершен синтез полноценного белка. Данные препараты препятствуют преждевременному распознаванию стоп-сигнала механизмом синтеза белка, пролонгируя тем самым процесс трансляции.
• Симптоматическая терапия – включает в себя применение анальгетиков, антибиотиков различного спектра действия, противоанемических препаратов, препаратов селена и карнитина (при кардиомиопатии) и пр.
Заключение
Проблема буллезного эпидермолиза остается открытой. Масштабы данной проблемы плохо изучены из-за недостаточной информированности пациентов и их родителей, а также медицинского персонала, работающего с новорожденными. Не существует единого подхода в диагностике и лечении буллезного эпидермолиза и его осложнений, что также оказывает неблагоприятное воздействие на ситуацию.
Гольченко В., Альбанова В.И. (по материалам зарубежных публикаций)
- Чтобы увидеть комментарии, войдите или зарегистрируйтесь
